Τι είναι το διαβητικό οίδημα της ωχράς κηλίδας;
Το διαβητικό οίδημα ωχράς κηλίδας είναι η συλλογή υγρού εντός της ωχράς κηλίδας, δηλαδή εντός του κέντρου του αμφιβληστροειδούς χιτώνα, ως συνέπεια παθολογικών διαταραχών που σχετίζονται με τον σακχαρώδη διαβήτη. Το διαβητικό οίδημα ωχράς κηλίδας αποτελεί την κυριότερη αιτία απώλειας όρασης σε διαβητικούς ασθενείς. Μπορεί να εμφανιστεί από τα αρχικά στάδια της διαβητικής αμφιβληστροειδοπάθειας ως και σε βαριές της μορφές. Αξίζει να σημειωθεί, όμως, πως η συχνότητα εμφάνισής του αυξάνει όσο πιο προχωρημένο είναι το στάδιο της διαβητικής αμφιβληστροειδοπάθειας. Η πορεία του οιδήματος διαφέρει από ασθενή σε ασθενή, με κάποιους να εμφανίζουν επίμονο οίδημα επί σειρά ετών, ενώ σε άλλες περιπτώσεις να υπάρχει αυτόματη βελτίωση. Ανεξάρτητα από την πορεία του οιδήματος, ο κίνδυνος υποτροπής είναι πάντα υψηλός.
Επιστημονικές έρευνες δείχνουν πως ένας στους τρεις ασθενείς με Σακχαρώδη Διαβήτη τύπου Ι θα εμφανίσει κάποια στιγμή διαβητικό οίδημα ωχράς κηλίδας στο πλαίσιο της διαβητικής αμφιβληστροειδοπάθειας.
Ποια είναι τα συμπτώματα του οιδήματος της ωχράς κηλίδας;
Τα συμπτώματα του οιδήματος της ωχράς κηλίδας μπορεί να περιλαμβάνουν:
- Μειωμένη όραση.
- Αστάθεια της όρασης.
- Παραμόρφωση της εικόνας.
- Μειωμένη αντίληψη των χρωμάτων.
- Απώλεια όρασης στο κέντρο του οπτικού πεδίου.
- Φωτοευαισθησία.
- Κηλίδες στο οπτικό πεδίο.
- Δυσκολία αντίληψης αντικειμένων στον χώρο και δυσλειτουργία στην καθημερινότητα.
Συνήθως, πολλά από αυτά τα συμπτώματα συνυπάρχουν και δημιουργούν πρόβλημα στη διεκπεραίωση ακόμα και βασικών καθημερινών δραστηριοτήτων του ασθενούς, όπως είναι το διάβασμα ή η οδήγηση.
Ποια είναι τα αίτια και οι παράγοντες κινδύνου;
Οι παράγοντες κινδύνου εμφάνισης του διαβητικού οιδήματος ωχράς κηλίδας είναι οι ίδιοι με αυτούς της διαβητικής αμφιβληστροειδοπάθειας και περιλαμβάνουν:
- Η χρονική διάρκεια από τη διάγνωση του σακχαρώδους διαβήτη: όσο μεγαλύτερη είναι η χρονική διάρκεια, τόσο μεγαλύτερο είναι το ρίσκο εμφάνισης διαβητικού οιδήματος ωχράς κηλίδας.
- Τον τύπο του σακχαρώδους διαβήτη (Ι ή ΙΙ).
- Κακή ρύθμιση του σακχαρώδους διαβήτη και τα υψηλά επίπεδα γλυκοζυλιωμένης αιμοσφαιρίνης A1c (HbA1c).
- Αρτηριακή υπέρταση.
- Υπερλιπιδαιμία.
- Το κάπνισμα.
- Αυξημένη ηλικία.
- Νεφρική ανεπάρκεια.
Αξίζει να σημειωθεί πως από τη στιγμή που ένας ασθενής διαγιγνώσκεται με σακχαρώδη διαβήτη είναι πολύ σημαντικό να παρακολουθείται τακτικά από τον ενδοκρινολόγο και από τον οφθαλμίατρό του, ώστε να βεβαιώνεται πως η θεραπεία που λαμβάνει είναι κατάλληλη και καθυστερεί την εμφάνιση των σοβαρών διαβητικών αλλοιώσεων στους οφθαλμούς. Ο καλός έλεγχος της αρτηριακής πίεσης, της υπερλιπιδαιμίας και του σακχαρώδους διαβήτη είναι απαραίτητος για τον έλεγχο της πορείας της διαβητικής αμφιβληστροειδοπάθειας και του διαβητικού οιδήματος ωχράς κηλίδας.
Ποια είναι τα είδη του οιδήματος της ωχράς κηλίδας;
Ο σακχαρώδης διαβήτης είναι μια χρόνια νόσος των μικρών και μεγάλων αγγείων του σώματος. Το διαβητικό οίδημα ωχράς κηλίδας προκύπτει από τη διαρροή υγρού από παθολογικά και διευρυμένα μικρά αιμοφόρα αγγεία στο κέντρο του αμφιβληστροειδούς. Ανάλογα με την εντόπιση του υγρού και τον τρόπο με τον οποίο αυτό διαχέεται στην περιοχή της ωχράς κηλίδας διακρίνουμε τρία είδη οιδήματος της ωχράς κηλίδας:
- Το εστιακό διαβητικό οίδημα ωχράς κηλίδας, το οποίο οφείλεται σε μικροανευρύσματα των τριχοειδών αιμοφόρων αγγείων της ωχράς κηλίδας.
- Το διάχυτο διαβητικό οίδημα ωχράς κηλίδας, το οποίο προκαλείται από εκτεταμένη και διάχυτη διεύρυνση των τριχοειδών αιμοφόρων αγγείων του αμφιβληστροειδούς.
- Το κυστοειδές διαβητικό οίδημα ωχράς κηλίδας, το οποίο έχει χαρακτηριστική εμφάνιση με σχηματισμό κύστεων που οφείλονται σε διάχυτη συλλογή υγρού σε όλες τις στιβάδες της ωχράς κηλίδας
Πώς γίνεται η διάγνωση του οιδήματος της ωχράς κηλίδας;
Η διάγνωση του οιδήματος της ωχράς κηλίδας είναι κλινική και βασίζεται σε μια σειρά εξετάσεων που πραγματοποιούνται στο ιατρείο:
- Εξέταση οπτικής οξύτητας για την αξιολόγηση της λειτουργίας της ωχράς κηλίδας.
- Βυθοσκόπηση: Είναι η εξέταση του βυθού του οφθαλμού μετά από ενστάλαξη μυδριατικών σταγόνων για τη διαστολή της κόρης του οφθαλμού. Η εξέταση αυτή γίνεται στη σχισμοειδή λυχνία, διαρκεί 5 λεπτά και επιτρέπει στον οφθαλμίατρο να επισκοπήσει αναλυτικά και με λεπτομέρεια όλες εκείνες τις ανατομικές δομές του οφθαλμού που βρίσκονται πίσω από τον κρυσταλλοειδή φακό. Έτσι, καταγράφονται όλες οι πιθανές αλλοιώσεις του αμφιβληστροειδούς χιτώνα, της ωχράς κηλίδας και του οπτικού νεύρου.
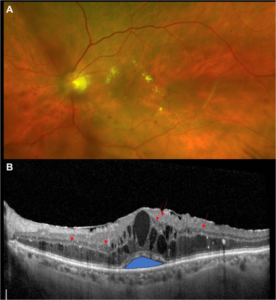
- Οπτική τομογραφία συνοχής (OCT): Αποτελεί το βασικότερο και πιο σύγχρονο εξεταστικό μέσο διάγνωσης και παρακολούθησης της πορείας του διαβητικού οιδήματος της ωχράς κηλίδας. Η OCT (και η OCT αγγειογραφία) προσφέρει δυνατότητα λεπτομερούς απεικόνισης όλων των στιβάδων της ωχράς κηλίδας χωρίς τη χρήση σκιαγραφικού.
- Φλουοροαγγειογραφία: Αποτελεί βασική μέθοδο απεικόνισης της κατάστασης των αγγείων όλου του αμφιβληστροειδούς, περιφερικά αλλά και στο κέντρο. Πραγματοποιείται μετά από ενδοφλέβια χορήγηση σκιαγραφικού, παρουσία αναισθησιολόγου και διαρκεί 15 με 20 λεπτά.
Ποια είναι η θεραπεία για την αντιμετώπιση του οιδήματος ωχράς κηλίδας;
Η θεραπεία για την αντιμετώπιση του οιδήματος της ωχράς κηλίδας έχει αλλάξει πολύ τα τελευταία 15 έτη, με τη χρήση νέων φαρμάκων που έχουν εξαιρετικά αποτελέσματα στη λειτουργική και ανατομική κατάσταση της ωχράς κηλίδας. Οι διαθέσιμες θεραπείες περιλαμβάνουν:
- Ενστάλαξη αντιφλεγμονωδών κολλυρίων.
- Εφαρμογή φωτοπηξίας με το Argon Laser: Αποτελεί μια κλασική μέθοδο αντιμετώπισης του εστιακού ή του διάχυτου διαβητικού οιδήματος της ωχράς κηλίδας. Με τη μέθοδο αυτή ο χειρουργός καυτηριάζει τα μικρά αιμοφόρα αγγεία στο κέντρο της ωχράς κηλίδας, από τα οποία διαρρέει το υγρό, βοηθώντας στη μείωση παραγωγής του και στη βελτίωση της απορρόφησής του από τους ιστούς. Η θεραπεία πραγματοποιείται ανώδυνα, σε δέκα λεπτά και υπό τοπική αναισθησία με την εφαρμογή σταγόνων.
- Ενδοϋαλοειδικές εγχύσεις anti-VEGF: Αποτελούν την θεραπεία εκλογής, από την πρώτη τους εφαρμογή το 2005 στην Αμερική. Συγκεκριμένα πρόκειται για ένεση αντιαγγειογενετικών παραγόντων εντός του οφθαλμού σε μηνιαία βάση. Στόχος της θεραπείας είναι η αναστροφή των παθολογικών αγγείων που προκαλούν τη συλλογή υγρών στην ωχρά κηλίδα. Τα αποτελέσματα είναι εξαιρετικά, με ποσοστά επιτυχούς βελτίωσης και σταθεροποίησης της όρασης σε άνω του 75% των ασθενών. Η ένεση anti-VEGF γίνεται στο αποστειρωμένο περιβάλλον του χειρουργείου και διαρκεί λίγα δευτερόλεπτα. Ανάλογα με την ανταπόκριση του οιδήματος, μπορεί να χρειαστούν μόνο τρεις ενέσεις (μία ανά μήνα) ή να συνεχιστούν μέχρι να σταθεροποιηθεί η κατάσταση. Υπάρχουν διαφορετικοί anti-VEGF παράγοντες στη διάθεσή μας σήμερα και κάποιες φορές η θεραπεία προσαρμόζεται εξατομικευμένα στον κάθε ασθενή. Κάποιες φορές θα χρειαστεί αλλαγή από έναν παράγοντα σε άλλο, για την επίτευξη του καλύτερου δυνατού αποτελέσματος.
- Ενδοϋαλοειδικές εγχύσεις κορτιζόνης: Η δράση της κορτιζόνης στη βελτίωση του διαβητικού οιδήματος της ωχράς κηλίδας είναι αποδεδειγμένη εδώ και πολλές δεκαετίες. Η κορτιζόνη μπορεί να δοθεί υπό μορφή ένεσης, είτε δίπλα στον βολβό είτε εντός του βολβού. Εδώ και δέκα περίπου έτη υπάρχουν διαθέσιμα εμφυτεύματα κορτιζόνης, τα οποία τοποθετούνται στο υαλοειδές σώμα και εκκρίνουν σταδιακά κορτιζόνη για διαστήματα 6 έως 12 μηνών. Η θεραπεία με κορτιζόνη μπορεί να χρησιμοποιηθεί είτε μεμονωμένα είτε σε συνδυασμό με τις ενέσεις anti-VEGF. Παρομοίως με τις ενέσεις anti-VEGF, οι ενδοϋαλοειδικές εγχύσεις κορτιζόνης γίνονται στον αποστειρωμένο χώρο του χειρουργείου.
- Χειρουργείο υαλοειδεκτομής: Η επέμβαση της υαλοειδεκτομής αφορά στην αφαίρεση του υαλοειδούς σώματος και ενδείκνυται σε προχωρημένες βλάβες του αμφιβληστροειδούς με τη συνύπαρξη ενδοϋαλοειδικών αιμορραγιών και μεμβρανών.
Τέλος, αξίζει να τονίσουμε ότι η έγκαιρη διάγνωση και η τακτική παρακολούθηση του ασθενούς με διαβητική αμφιβληστροειδοπάθεια και διαβητικό οίδημα της ωχράς κηλίδας είναι βασικές για τη διατήρηση και βελτίωση της όρασης.
Κλείστε ραντεβού με τον ιατρό